جایگاه میکرونیدلینگ در درمان هایپرتروفیک اسکار و کلویید ها
در این مقاله بعد از معرفی اسکار های هایپرتروفیک و کلویید ها به بررسی روش درمان هایپرتروفیک اسکار و کلویید با میکرونیدلینگ و مراقبت های بعد از آن میپردازیم. با ما همراه باشید.
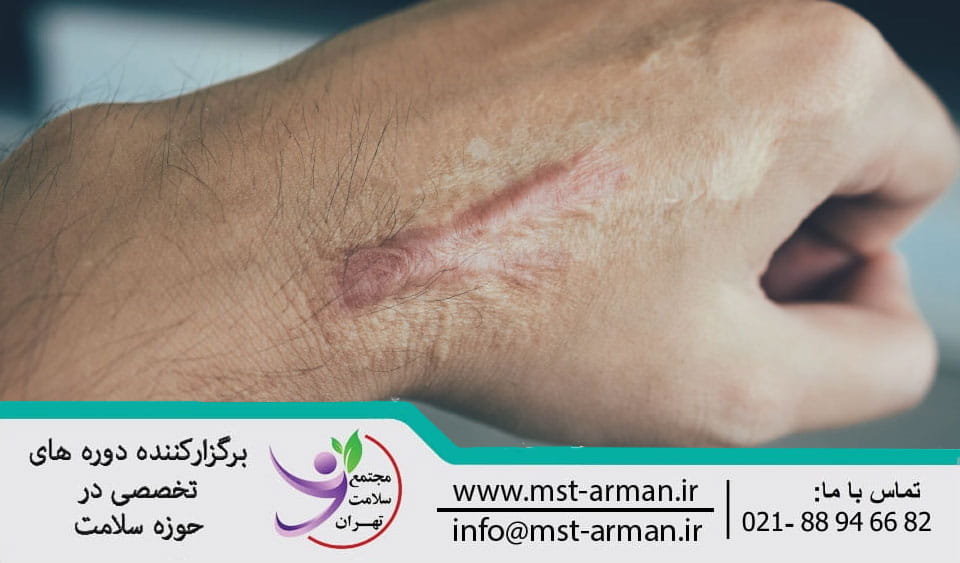
اسکار های هایپرتروفیک
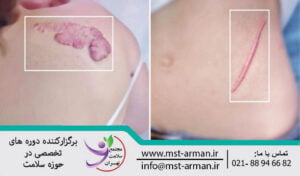
اسکار های هایپرتروفیک در طول دوره بهبودی زخم ها یا مدت کوتاهی پس از بهبودی ایجاد می شود. آن ها در نتیجه تولید بیش از حد فیبر های بافت پیوندی مانند کلاژن به وجود می آیند. اسکار ها معموالا برآمده شده و از سطح پوست اطراف برجسته تر میشوند اما به ناحیه اولیه آسیب محدود می مانند.
در بررسی علل اسکار های هایپرتروفیک دیده شده است که زخم های هایپرتروفیک معمولا در نتیجه طولانی شدن پروسه زخم به ویژه فاز 1 و 2 ترمیم ایجاد می شود. کشش یا فشار شدید به زخم در دوره بهبود آن نیز میتواند یکی از علل اسکار های هایپرتروفیکی باشد. در حالی که کلاژن زیادی در پاسخ به تنش به وجود آمده روی اسکار ایجاد می شود، گسترش عروق خونی نیز منجر به رنگ قرمز اسکار می شود. این اسکار های ضخیم گاهی دردناک، آزاردهنده و همراه با خارش می باشند. درمان های استاندارد عبارتند از جراحی، لیزر، کرایوتراپی به همراه تزریق کورتیکواستروئید و کرم های ضد اسکار ( حاوی کلاژناز و…)
کلویید
مانند اسکار های هایپرتروفیک، کلوئید ها در نتیجه تولید بیش از کلاژن ایجاد می شوند. این اسکار های قرمز، ضخیم و برآمده از محدوده زخم فراتر رفته و کمی شبیه تومور می شوند. کلوئیدها گاها دردناک و خارش اور می شوند. همچنان درباره علل بروز آن اختلاف نظر هایی وجود دارد. استعداد ژنتیکی افراد (آسیایی و افراد سیاه پوست) مورد ثابت شده ای است. کلوئید در خانم های جوان نیز نسبتا شایع است.
فرم معمول درمان کلوئید ها، بانداژ ناحیه با فشار مناسب، پماد های سیلکون برای اسکار، مهار کننده های ACE، لیزر های تهاجمی PDL، کرابوتراپی و تزریق کورتیکواستروئید در ناحیه می باشد و در آخرین تلاش جراحی اینترالژیونال اسکار و پس از آن رادیوتراپی انجام می شود. در اسکار های کلوئیدی میزان عود بسیار بالاست در بعضی نواحی بدن احتمال ایجاد کلوئید بیشتر است.
روند تشکیل اسکار های هایپرتروفیک و کلویید
فعالیت بیش از حد فیبروبلاست ها و ترشح زیاد کلازن ها منجر به ایجاد این نوع اسکار خواهد شد. مدل کلاسیک بهبود زخم شامل سه مرحله متمایز، اما همپوشان است که دنباله زمانی را طی میکند: مرحله های التهابی، تکثیر و بازسازی.
جزئیات فاز های تشکیل اسکار هایپرتروفیک اسکار و کلویید
مدل کلاسیک بهبود زخم شامل سه مرحله متمایز، اما همپوشان است که یک توالی زمانی را بدنبال میکند: فاز التهابی، فاز پرولیفراتیو و فاز بازسازی. مرحله اول بهبود زخم، فاز التهابی است که بلافاصله پس از آسیب بافت شروع شده و حدود 3-2 روز پس از آسیب ادامه می یابد. آبشار های انعقادی، فعالسازی کمپلمان و دگرانولاسیون پلاکت ها باعث جلوگیری از دست رفتن بیشتر مایعات و خون به کمک ایجاد سد پلاکتی و ماتریکس فیبرین می شوند. سیستم ایمنی بدن و واکنش های التهابی برای جلوگیری از عفونت و از بین بردن بافت های ضعیف فعال می شوند. نوتروفیل ها توسط فاکتور های کموتاکتیک تولید شده توسط پلاکت ها و دگرانولاسیون های باکریایی به کار گرفته می شوند، و 2-3 روز پس از آسیب، مونوسیت ها به ماکروفاژ تمایز می یابند.
مرحله دوم بهبودی زخم، فاز پرولیفراتیو است. این مرحله از تشکیل بافت های جدید حدود 2-3 روز پس از آسیب بافت اتفاق می افتد و مکن است 3-6 هفته طول بکشد. تکثیر و مهاجرت فعال سلولی در این مرحله صورت می گیرد.
کراتینوسیت ها به درمیس آسیب دیده می روند؛ رگ های خونی جدید به داخل بافت آسیب دیده رشد میکنند؛ و مویرگ های جدید از طریق عمل ماکروفاژ و فیبروبلاست ها، ماتریکس فیبرین را با بافت های گرانولاسیون جایگزین می کنند. بافت گرانولاسیون بستری جدید را برای مهاجرت کراتینوسیت ها فراهم می کند. دربافت گرانولاسیون، کراتینوسیت ها در حاشیه زخم گسترش یافته و بالغ می شوند و عملکرد محافظتی اپیتلیوم را بازیابی می کنند. در اواخر مرحله پرولیفراتیو، بخشی از فیبروبلاست ها به همراه ماکروفاژ ها به میکروفیبربلاست ها تمایز می یابند. فیبروبلاست ها و میو فیبروبلاست ها عمدتا به شکل کلازن، ماتریس خارج سلولی (ECM) تولید میکنند؛ این کلاژن انباشته شده قسمت عمده ای از چهره نهایی ها که حاوی رشته های اکتین هستند، دارای خواص انقباضی هستند و در طول زمان به اتصال لبه های زخم به یکدیگر کمک می کنند. هنگامی که زخم بسته می شود، مرحله نهایی بازسازی شروع می شود. در این فاز بافت های اضافه تخریب می شوند و فراورده های نابالغ بهبودی را تبدیل به فرم بالغ می کنند. بازسازی ممکن است یک سال یا بیشتر ادامه یابد ECM اضافه تخریب شده و از کلاژن نوع سه بازسازی می شود که جزء اصلی ECM در فرآیند اولیه بهبود زخم است و به کلاژن نوع I تبدیل می شود.
سنتز و تخریب ECM باید متعادل باشد، در غیر این صورت بهبودی زخم ممکن است به تاخیر بیوفتد یا باعث ایجاد اسکار های گسترده شود.
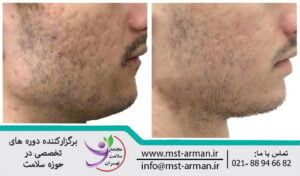
درمان هایپرتروفیک اسکار و کلویید با میکرونیدلینگ
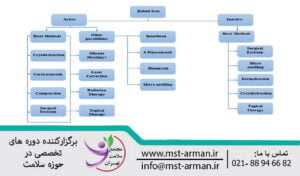
از جمله درمان های جدید که در هایپرتروفیک اسکار ها و کلویید ها مطرح شده، میکرونیدلینگ است که نتایج بسیار خوبی را به دنبال داشته است. در نمودار زیر به جایگاه میکرونیدلینگ با ورژن اولیه آن یعنی درمارولر در درمان این معضل نقش داشته است.
همانگونه که در الگوریتم بالا میبینید در ضایعات هایپرتروفیک و کلویید چه در فاز فعال و چه در بلوغ آن میکرونیدلینگ نقش درمانی خود را ایفا خواهد کرد. از آنجا که درمارولر ها ابتدایی ترین وسایل طراحی شده در دسترس جهت میکرونیدلینگ بوده اند و نیز مفهوم میکرونیدلینگ حدودا دو دهه اخیر به دنیا عرضه شده، در کتب از این کلمه استفاده شده، ولی مکانیسم عمل در همان کتب زاویه عمودی نیدل ها بیانگر نیدلینگ با دستگاه های برقی یا استامپ ها می باشند.
روش درمان هایپرتروفیک اسکار و کلویید با میکرونیدلینگ
در این روش با مواد مزوتراپی مناسب برای اسکار از جمله ویتامین سی، ویتامین آ و گلیکولیک اسید انجام شده و تزریقات کورتون در داخل ضایعه می تواند با فاصله دو هفته قبل یا بعد از میکرونیدلینگ انجام شود.
علاوه بر تزریق متداول کورتون در ضایعه با دوز مورد نظر (حداکثر 40 میلی گرم در صورت وسیع بودن ضایعه) میتوان کورتون را همانند روش های دیگر میکرونیدلینگ، روی سطح ضایعه ریخته و کانال ها را ایجاد نمود تا انتقال دارو (کورتون)- علاوه بر تخریب مکانیکی کلازن های تیپ سه انباشته شده در اسکار – صورت گیرد. رقیق کردن یا نکردن و نیز میزان رقیق سازی بسته به حجم ضایعه متفاوت است. در این روش باید توجه داشت که کورتون می تواند اثر التهابی نیدلینگ را کاهش داده و در روند درمانی مراجعه کننده تاثیر بگذارد.
تزریقات کورتیکواسترویید اطرف چشم شانس بروز گلوکوم و یا کاتاراکت را افزایش می دهد. بنابراین در این نواحی نیدلینگ با مواد مزوتراپی و بودن استفاده از تزریق کورتون یا تنهایی باید صورت بگیرد.
آنچه در درمان این ضایعات اهمیت دارد زمان می باشد. بسیار حائز اهمیت است که مراجعه کننده این مسئله خاطر نشان شود و تعجیل وی مانع از حصول نتایج درمانی نشود.
میکرونیدلینگ ضایعات هایپرتروفیک و کلویید کاری زمان بر خواهد بود و در صورت وسیع بودن ضایعه جهت تسریع پاسخدهی به درمان، امکان ترکیب آن با سایر روش های درمانی امکان پذیر می باشد.
دقت شود استفاده 80 میلی گرم تریامسینیولون برای هر فرد ریسک سرکوب غده فوق کلیه وجود دارد. با توجه به ترجبه پزشکان متعدد توصیه می شود این اندیکاسیون با احتیاط بکار گرفته شود، چرا که کلویید همواره امکان عود دارد و ممکن است مراجعه کنندگان آن را به عوارض میکرونیدلینگ نسبت دهند. فلذا این گزینه درمانی را به تنهایی جزو انتخاب های اولیه درمان کلویید قرار ندهید.
پروتکل درمانی اسکار های هایپرتروفیک و کلویید
پروتکل درمانی اسکار های هایپرتروفیک و کلویید:
قبل از درمان
سابقه بیمار: باید از بیمار درباره علل بروز جای زخم ها سؤال شود، دانست این موضوع که یمار آیا دچار دایاتسیس کلویید است یا سابقه خانوادگی ابتلا به کلویید دارد، بسیار ضروری و مهم است.
برای حداقل یک ماه از محصولات غنی از ویتامین آ و سی استفاده شود.
در طول درمان
پاکسازی ناحیه درمان: پاک کردن هر آنچه که پوست منطقه درمان را پوشانده است. / ضد عفونی
بی حسی: در موارد درمان سطوح گسترده به بیهوشی کامل نیاز است. در درمان هایی که سطوح کوچکی را در بر میگیرد میتوان از بی حسی انفیلتراسیون استفاده کرد.
نیدلینگ
- نیدلینگ تا زمان ظهور پتشی های متعدد هموراژیک و خونریزی متعددی بر روی پوست و ایجاد هماتوم و آدم ادامه می یابد.
- برای اسکار های ضخیم تر، سوزن نیدلینگ تا زمانی که پوست اسکار تا حد ممکن نرم و منعطف شود. از زوایای مختلف به کنار زخم و بر روی نواحی ضخیم تر آن به صورت استامپ وارد می شود. نواحی که نیدلینگ نشده است به دلیل آن که پوست ضخیم تر و سفت تری دارند کاملا متمایز و قابل تشخیص می باشد.
مراقبت از زخم:
- ناحیه درمان شده و خون های موجود باید با آب استریل پاک شود
- از کرم های ویتامین A,C با دوز بالا بر روی نواحی درمان شده استفاده شود.
- تا زمان قطع خونریزی بر روی ناحیه درمان شده یک پارچه مرطوب قرار داشته شود. استفاده از کرم های 2.5% TCA به مدت حداکثر 4 دقیقه میتواند به سرعت خونریزی را بند آورده، زخم های ناشی از سوزن را ببندد و پوست فاکتور های رشد و تقویت بیشتری برساند.
بعد از درمان
چک آپ پس از درمان: به منظور بررسی وضعیت بهبود زخم ها، بیمار معمولا 1-2 روز پس از درمان هر روز ویزیت می شود. تا کنون هیچ گزارشی از یافتن استانداردی در پرفیوژن پوست در مناطق دارای سوختگی وجود نداشته است، حتی اگر نیدلینگ تا زمانی که پوست کاملا بنفش رنگ شود – که نشان دهنده درجه ای از کمبود اکسیژن است- ادامه یابد، تنها حالتی زودگذر است و پوست در عرض چند دقیقه به رنگ سرخ مایل و صورتی باز میگردد.
مراقبت از زخم در مرحله ترشح زخم: کمپرس با پارچه مرطوب تا زمان بند آمدن خونریزی، این مرحله در حدود 20 تا 40 دقیقه زمان میبرد. پس از آن می توان از کرم های ویتامین A و ویتامین C استفاده کرد. بیمار می تواند مرخص شود و به خانه برود، توصیه می شود تا به منظور پاک کردن تراوش های باقی مانده در زخم های نیدلینگ دوش بگیرید. این مرحله با استفاده از کرم 2.5% TCA بلافاصله پس از نیدلینگ، کوتاه و گاه حذف می شود. برای حصول بهترین نتیجه سه بار در روز از محصولات دارای ویتامین A و ویتامین C استفاده شود.
پس از درمان باید بلافاصله از مسکن های مناسب و قوی استفاده شود. بعد از چند ساعت مسکن های معمول کافی است.
مراقبت از زخم تا بهبودی: استفاده از لوسیون شستشوی مناسب پوست بیمار (روزانه دوبار). استفاده از محصولات حاوی ویتامین A,C (روزانه دوبار)
ملاقات های چک آپ: پس از 1،2 روز و 4 هفته / پس از 3 و 6 ماه